医薬品開発と研究
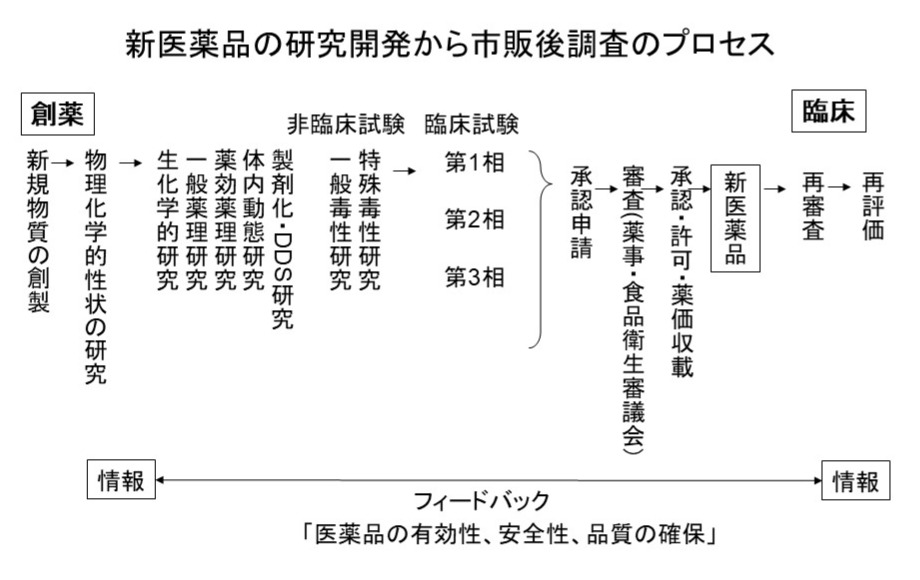
新医薬品の研究開発から市販後調査のプロセスには様々なものがあり、医薬品に関わる仕事として、研究、開発、治験、承認審査、製造、流通、試験、管理、情報、調剤、指導、相談及び販売などが挙げられます。基礎研究成果として創出された新規物質は、生化学的研究、薬理研究、体内動態研究、製剤化・DDS研究が行われ、その後、動物や細胞を用いた非臨床試験で安全性と有効性を検証し、臨床試験(治験)で人での安全性と有効性を調べ、有効性、安全性、品質が証明された後、厚生労働省に対して承認申請を行います。学識経験者などで構成する薬事・食品衛生審議会などの審査を通過した後、薬価基準に収載され、新薬として製造・発売されるようになります。さらに新薬は認可された後、多くの背景を持つ患者に使用されることで有効性・安全性・品質に関する様々な情報がでてきますので、その情報を基礎研究にフィードバックされる形で検証され、検証された情報が付加されて医薬品適正使用がすすんでいきます。
医薬品は人の生命と健康に関するものでグローバルに開発がすすめられていることもあり、主に論文は英語で執筆されます。このように薬学では、基礎研究と臨床研究のバランスが重要となります。基礎研究から臨床研究・治験への流れを「トランスレーショナルリサーチ」といい、臨床上の問題点からスタートして、基礎研究により問題点のメカニズムを解明して、最終的に臨床にフィードバックする研究を「リバース・トランスレーショナルリサーチ」といいます。「リバース・トランスレーショナルリサーチ」は育薬を通じて、医薬品の有効性や安全性を高めるだけでなく、創薬にも貢献します。医薬品に関する研究は、基礎薬学と臨床薬学がそれらの役割を担い、基礎医学や臨床医学と連携することで上手くすすめることができます。長崎大学では、医歯薬学総合研究科の強みを生かして、様々な医歯薬間の共同研究が実施されています。
医薬品は国ごとの審査を経て認可されています。したがって、薬に関する基礎研究数が減れば、その地域での新薬の創出や育薬は停滞します。すなわち、このような状態では、薬に関する基礎研究がすすむ地域に比べて、我が国の人の生命と健康を守れなくなるといえます。最近では、世界の医薬品市場における日本のシェアが低下し、「ドラッグロス・ドラッグラグ」とよばれ、他の地域に比べ、新薬が日本で使われるのが遅れる現象が起こってきて問題となっています。
基礎研究は、色々な定義がありますが、「これまで誰も知らなかった原理やメカニズムを明らかにして、新しい知識として蓄積する営みである。」というのが分かりやすい気がします。私が若いころにこのことを学んだ言葉は、「今、役にたつ発見は将来、役には立ちませんが、今、役に立たない発見は、将来、役に立つかもしれません。」であり、基礎研究では「新規性」や「多様性」が重要なキーワードになります。基礎研究成果を将来の社会で応用していくためには、まさに「今」、新規性があり、かつ、多様なテーマのものを広く進めて論文等として公開しておく必要があります。
臨床研究は、基礎研究から得られた知見をヒトで実用化可能かを検証していくものです。また、臨床での効果や副作用などの疫学的調査研究も行われヒトでのエビデンスを得ます。疫学調査研究の結果をもとに、創薬段階では不明であった新たな作用について基礎研究でメカニズムを明らかにしていきます。これらの基礎および臨床での研究成果も論文あるいは様々な形で情報として公開され、医薬品適正使用や創薬がすすみます。
このように薬学は、創薬あるいは育薬にかかわる医薬品情報(エビデンス)を得るための様々な研究を行うことで、新薬開発から適正使用に至る様々な医薬品情報(エビデンス)の創出で貢献しています。まさに、医薬品は科学技術の結晶であり、薬学生は最新の科学技術の成果を学んでおく必要があります。薬学の研究室では、最新情報を文献で収集して、背景を体系的に理解し、新たな仮説を立て、それを実験により検証していくトレーニングをしています。博士課程では自らの研究成果を学術論文として公開します。その論文情報は国内外で検証、体系化され、将来の薬学の進歩に繋がっていきます。このように、創薬から医薬品開発、臨床使用において、様々な論文、特許、審査などの新たな医薬品情報(エビデンス)の創出にも多くの薬学を卒業したものが関わっており、一般的には目には見えにくい部分になりますが、医薬品の創出や適正使用、さらに後述しますが「調剤」にも大きく貢献しています。
薬剤師と研究
薬剤師法第1条の薬剤師の任務の記載には「薬剤師は、調剤、医薬品の供給その他薬事衛生をつかさどることによって、公衆衛生の向上及び増進に寄与し、もつて国民の健康な生活を確保するものとする。」とあります。→ 厚生労働省HP 薬剤師行動規範の1.任務の解説には具体的に薬剤師は、医薬品の研究、開発、治験、製造、流通、試験、管理、情報、調剤、指導、相談及び販売という医薬品に関するすべての業務をつかさどる専門職とあります。また、研究は薬剤師行動規範9.学術発展への寄与にも記載があり、「薬剤師は、研究や職能の実践を通じて、専門的知識、技術及び社会知の創生と進歩に尽くし、薬学の発展に寄与する。」となっており、研究は任務にあげられています。→ 日本薬剤師会HP
このように、「薬剤師は医薬品に関するすべての業務をつかさどる専門職」であり、調剤薬局や病院で働く臨床薬剤師だけが薬剤師なのではありません。製薬企業、卸、医薬品医療機器総合機構(PMDA)、県庁・市役所、大学、研究所などで働いていても、薬剤師法第七条(登録及び免許証の交付)にあるように、薬剤師国家試験に合格して、自ら申請して薬剤師名簿に登録されているものであれば薬剤師であり、「薬剤師綱領」や「薬剤師行動規範」にしたがい薬剤師としての任務を遂行することになります。
薬剤師法第1条に記載されている薬剤師の任務の一つとして「医薬品の供給」をつかさどるとあります。そのためには基礎研究を起点とした、臨床研究・治験、承認審査、販売、説明や指導に至る医薬品開発の流れを理解し、さらに、適正使用のために根拠(エビデンス)として用いる「医薬品情報」の創出で各々の領域で活躍する専門性を有する薬剤師が協力していく必要があります。医療従事者の任務は臨床が挙げられますが、薬剤師は任務として基礎研究(医薬品の供給)と臨床(調剤)の両者が挙げられているのが特徴であり、医療現場において難病治療に期待される新薬創出や育薬のための医薬品に関わる基礎研究および臨床研究に果たす役割は重要なものです。このように「医薬品の供給」をつかさどる人材の育成のため、薬学部では低学年から物理・化学・生物に関する広範な基礎実験の手技を学び、さらに、自らの専門性を獲得するために3年生頃に研究室配属して卒業研究に着手しています。
研究が薬剤師法や薬剤師行動規範に任務として明記された任務の一つであること考えると、6年制薬学科(薬剤師)と4年制薬科学科における「研究」の目的部分は共通であり、両学科の主な違いは「調剤」の部分ということになります。また任務として明記されていることを考えると、卒業後に薬剤師免許を取得して「医薬品の供給」をつかさどる、6年制薬学科(薬剤師)の学生の方が、ヒトの生命と健康に関わる医薬品に関する「研究」での責務も重いと言えます。なので、薬剤師免許を取得する6年制薬学科(薬剤師)学生の卒業研究に関わる実習は、薬科学科の学生と同様に将来社会での医薬品の供給を念頭において、今、最新の医薬品にかかる広範なサイエンスを修得するため、実務実習と同様、あるいは、創薬と育薬の両者の医薬品情報の創出に関わるためそれ以上に、真剣に取り組む必要があります。また、最新の研究に取り組むことで、調剤薬局や病院に留まらず、医薬品供給に関わる研究、開発、生産、品質管理、薬事行政などの広範な職の薬剤師に就くことも期待されています。
薬剤師と調剤
薬剤師法第18条の調剤の記載には「薬剤師でない者は、販売又は授与の目的で調剤してはならない。」とあります。有効かつ安全な薬物療法のために、処方せんに不備や疑義がないか、医薬品の添加物まで調べて患者さんにアレルギーを含む副作用のリスクはないかを確認します。また、高齢の患者さんの場合は多数の医薬品が処方されるケースもあるので、お薬手帳を使って他の医院での処方や市販薬の使用などの情報を基に、薬物相互作用等のリスクがないかについてに確認を行います。また、患者さんが正しく確実に服用できるように、剤型の変更やデバイスの使用方法などを提案します。処方せん中の疑義照会は、薬剤師法第24条に、「薬剤師は、処方せん中に疑わしい点があるときは、その処方せんを交付した医師、歯科医師又は獣医師に問い合わせて、その疑わしい点を確かめた後でなければ、これによつて調剤してはならない。」とあり、患者さんの医薬品によるリスクから守るため、必ず、処方先に確認する必要がある重要なものとなっています。→ 厚生労働省HP
最近の調剤は正しい計数や計量などの取り揃えと処方鑑査と患者さんへの説明だけではありません。薬剤師法第25条には、「薬剤師は、調剤した薬剤の適正な使用のため、販売又は授与の目的で調剤したときは、患者又は現にその看護に当たつている者に対し、必要な情報を提供し、及び必要な薬学的知見に基づく指導を行わなければならない。」とあり、適正使用のため、医薬品情報を指導する。とあります。ここでの「指導」という言葉は非常に重く任務として重要です。この際に使用する医薬品情報は、単に医薬品添付文書に記載されている情報だけではありません。医薬品適正使用のための医薬品情報は、新たなエビデンスに基づき、日々、更新されていきます。頻繁に厚生労働省、PMDAからPMDAメディナビという形で送られてくる医薬品適正使用に関する医薬品の最新情報を収集・確認します。高齢者になるとポリファーマシー(多剤併用)となる場合も多くありますので薬物相互作用を確認したり、肝機能や腎機能の影響なども調べたりします。妊娠の可能性がある場合は、胎児への影響なども調べます。病院では他の医療従事者の薬の相談にのり、麻薬、麻酔、抗生剤などの点滴の無菌調製や管理をしたり、治験の調整役でも活躍します。様々な患者さんに最適な指導をする際に調べる情報としては、一次情報と言ってオリジナルの学術論文や特許公報など加工度が低いため理解するのに専門的知識が必要な情報源を含めて、様々な情報を「収集」、「評価」して、専門的な内容を患者さんに上手く伝わる形に「加工」して、「提供」する必要があります。そういった意味では現在の調剤は単なる取り揃えではありません。薬剤師は、それぞれの患者さんの状態や処方された医薬品に併せて、日々更新されている最新の「医薬品情報」を間違いなく収集・評価・分析し、患者さんとコミュニケーションを上手くとって、患者さんに正しく伝達しています。このように薬剤師は目に見えにくいところで医薬品に関する数多くの仕事を担って頑張っています。
この際に用いる主な情報については、創薬(基礎研究)から始まる医薬品開発の様々な過程(非臨床試験、臨床試験、審査、市販後調査等)で薬学の研究者がエビデンスとして創出して公開してきたものを検索して用いることになります。私は指導して頂いた先生に、研究成果は、学会発表だけではなく、論文として公開する必要があると教えられました。学会発表は参加者間との狭い情報共有ですが、論文は検索できる形で世界中で広く公開されますので、検索できる形での論文化というのは非常に重要です。
特許や審査の情報なども広く公開され検索できるようになります。日本病院薬剤師会が製薬企業に作成と配布を依頼する「インタビューフォーム」という有名な情報源も医療現場では活用されて適正使用がすすめられていますが、一次情報である論文等の情報がエビデンスとなって作成されています。つまり、論文等の一次情報によるエビデンスは、「調剤」する上で必要不可欠な情報となっているため、薬剤師は研究等を通じた一次情報によるエビデンスの創出も貢献しないといけません。
患者さんに当てはまる情報がない場合は、薬剤師が主体的に、エビデンスの創出を行う必要もあります。その際、企業や行政と連携したり、「リバース・トランスレーショナルリサーチ」の考え方に基づき、大学の研究者と協働で基礎研究を実施して論文として公開することも求められます。
このように「調剤」と「医薬品の供給」には密接な関連性がありますが、「医薬品の供給」の様々な過程で創出される医薬品情報に基づいて、「調剤」が行われていることを認識しなければいけません。なので、薬剤師となる6年制の薬学科学生は、薬局や病院での実務実習と同様、あるいはそれ以上に、卒業研究に真剣に取り組み、研究など医薬品開発での医薬品情報の一次情報によるエビデンスの創出に関わる専門的知識や技術を習得しておく必要があります。
現在、薬・薬連携という薬局薬剤師と病院薬剤師が患者さんの情報を共有し、安全な薬物療法を連携して継続することが実施されています。現在は、長期入院から在宅医療になってきたため、業務提携するような形に思えます。しかしながら「情報」を基に「調剤」が行われることを考えれば、今後の次世代の薬剤師は、薬・薬・薬学連携という薬局薬剤師ー病院薬剤師ー薬学部研究者間の連携まで発展させ、さらに、主に臨床研究は薬局・病院薬剤師が基礎研究は薬学部研究者など各人が得意とする領域を担当し、医薬品情報(エビデンス)の創出までを行うことができれば、革新的新薬の開発や医薬品適正使用の大きな推進が期待できると考えられます。特に、基礎研究は他の医療系学部の中でも創薬のために薬学部の先人達が培ってきた歴史があり、医療における「薬学の基礎研究力」が果たす役割は非常に重要です。製薬企業が営利を目的にしていますので、薬剤師はそこには掛からない営利目的以外での研究が求められるかと考えています。例えば、疫学研究で仮説を立て、基礎研究でメカニズムを証明したり、さらに臨床研究に発展させてヒトでのエビデンスを取ることができれば、薬物療法での「医療の質」を改善していく契機となります。また、英語による情報の発信は国際的な薬物療法の発展に貢献します。
博士課程では学部時代の研究を基盤として、国際的に通用する専門的な知識や技術まで発展・深化させて論文を出し、さらに研究費の獲得方法の基礎も学んで、薬学研究者として独立できる能力を獲得します。卒業研究を頑張って多様な実験スキルやオリジナリティの高い研究プロジェクトの遂行を経験していた学生は、自ら研究する時間を多くとれる博士課程での研究の大きな飛躍が期待できます。私の経験では研究を頑張って良い学位論文を提出したものは、社会でも活躍しています。このような背景もあり、高度な医薬品に関する専門的知識を持ち、エビデンスの創出ができ、適切なプレゼンテーションができ、かつ、後進の薬剤師・薬学研究者を育成できる博士人材は、今後の社会において強く求めると考えています。
医療における医薬品情報(エビデンス)の創出
医薬品情報の創出は、革新的新薬の開発や医薬品適正使用に大きく貢献し、有効な治療薬のない難病や副作用で苦しむ患者さんを救うことに繋がるため、薬学(両学科)における最も重要な任務の一つであると言えます。
医薬品情報学分野の研究
医薬品情報学分野では、「リバース・トランスレーショナルリサーチ」の考え方に基づき、臨床現場の医師・薬剤師や全国の医学・薬学・工学の研究者と共同研究を実施して、臨床で使用する薬物治療法に関わる諸問題点を解決していくための基礎研究を行っています。また、得られた基礎研究成果の臨床応用を目指して、企業との共同研究を行っています。このように様々な背景の医療人や研究者と共同研究を実施しているのが特長です。
研究内容としては、難治性がんや感染症など、現在の医薬品では治療が難しい難治性疾患の治療ができる潜在力をもっている、核酸医薬、遺伝子医薬、細胞外小胞医薬、細菌医薬、細胞医薬などの次世代モダリティ医薬の有効性、安全性、品質、製造、体内動態解析といった幅広い内容に関する最新の研究を行っています。詳細は研究内容と研究業績でみてください。
